Por Lise Josefsen Hermann y Diego Cazar Baquero
Fotos: Iván Castaneira
A inicios de junio, antes de entrar al cuarto mes de emergencia sanitaria, un periodista de diario El Telégrafo dirigió cuatro preguntas a Hugo Navarrete, director de Investigación de la Facultad de Ciencias Exactas de la Pontificia Universidad Católica del Ecuador (PUCE), acerca del manejo de la pandemia por parte de las autoridades ecuatorianas.
El 15 de junio, por encargo de Navarrete, suscribieron las respuestas en un documento el doctor Iván Dueñas-Espín, docente e investigador del Instituto de Salud Pública de la Facultad de Medicina de la PUCE junto a la subdecana de esa Facultad, la doctora Ruth Jimbo, y las enviaron al rotativo con el título Realidad del Ecuador ante la pandemia. Sin embargo, sus contestaciones nunca se publicaron.
El periodista de ese medio aseguró a La Barra Espaciadora que la nota estaba lista, pero que Dueñas-Espín le pidió que no la publicara, luego de que -a su juicio- habría demorado en hacerlo y las respuestas habrían perdido la oportunidad necesaria. El periodista asegura que decidió esperar “para no mutilar sus respuestas” y “buscarle un mejor espacio”, pero el médico de la PUCE cree que la urgencia de difundir esas respuestas debió primar. “Están dando largas hasta cansarnos –dijo Dueñas-Espín–, y es algo que es oportuno publicarlo ya”, confesó.
La queja de este equipo de investigadores médicos no es la única. La Red Nacional de Epidemiología y Salud Colectiva dirigió el pasado 28 de abril una carta abierta al presidente Lenín Moreno, en la que decenas de científicos y organizaciones sociales le advirtieron sobre el “limitado criterio técnico-científico y de procesos participativos-democráticos en la toma de decisiones por parte del gobierno nacional”, pero las autoridades del Gobierno ignoraron la misiva y, progresivamente, han decidido relajar las medidas de cuidado ante el contagio por Covid-19 en favor de la reactivación económica. El 22 de mayo, una carta con más de 120 firmas de docentes universitarios, médicos, epidemiólogos llegó a manos del alcalde de Quito, Jorge Yunda, advirtiéndole de la inconveniencia de pasar a semáforo amarillo en la capital. Sin embargo, solo se logró posponer el cambio de semáforo por nueve días.
Al 29 de junio, los voceros de Criminalística de la Policía Nacional han confirmado que cada día se realizan levantamientos de entre 3 y 4 cadáveres en Quito y el ministro de Salud, Juan Carlos Zevallos, ha reconocido que en la capital ecuatoriana están ocupadas todas las camas UCI disponibles y que incluso hay pacientes en espera.
“Debe haber un cambio para garantizar el proceso de desconfinamiento, más basado en la empatía y en la evidencia”, dice Dueñas-Espín, para quien es indispensable transmitir los criterios de la comunidad médica a través de los medios de comunicación. “Esa es la única manera de incidir en política pública, no veo otra opción. No nos preguntan a las universidades, no hay diálogo sobre qué hacer ni cómo ayudar”, reclama. “Lo que se ve es un proceso de ir ocultando varias acciones, ocultando los errores, imprecisiones y la poca asertividad de parte de las autoridades de salud como de otras instancias”.

El documento
Las respuestas que El Telégrafo no publicó son el resultado de información que Dueñas-Espín y Ruth Jimbo recopilaron de fuentes oficiales de varios países de la región, y que compararon con la realidad ecuatoriana. Algunos de ellos alertan sobre:
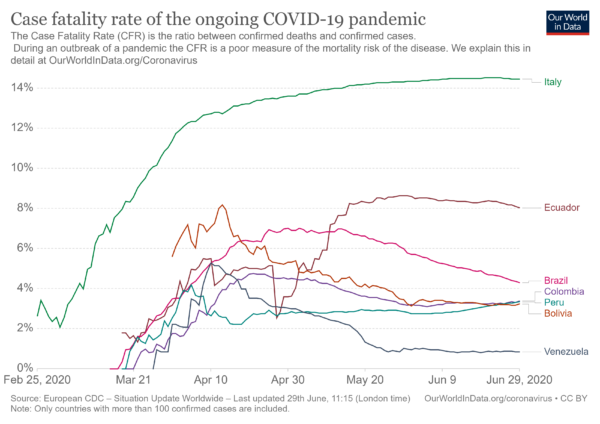
Tasa de letalidad en Ecuador, la más alta. En el documento, los investigadores de la PUCE anotan que de acuerdo con Our World in Data, la tasa letalidad de casos de Covid-19, es decir, el porcentaje de fallecidos del total de casos confirmados con Covid-19 en Ecuador, es del 8,3%, lo que supera ampliamente a Colombia, Perú o Bolivia, cuya tasa bordea el 3 %. “Es decir que, un ecuatoriano con Covid-19 tiene 2,5 veces más riesgo de morir que un par boliviano o peruano”.
Vulnerabilidad del personal de salud. Los médicos de la PUCE aseguran que el personal de salud está desprotegido. “En ciertos momentos de la pandemia hasta el 43 % de los contagiados eran profesionales sanitarios. En comparación con Italia, donde fue de 10 %, España con 20 % y EEUU con 3 %”.

Semaforización y aumento de contagios. Dueñas-Espín dice estar más que preocupado porque la mayor parte de cantones del país estén con semáforo amarillo. “¡Es bárbaro!, no hay criterios para tomar decisiones, para cambiar colores de semáforo; no es un proceso claro, ¿cómo pueden tomar esta decisión cuando hay un número importante de contagios? -exclama-, eso expone a una tasa de contagios mucho mayor. En 28 días se puede llegar a necesitar unas 5 000 camas extra”, advirtió.
Enfermedades y muerte indirectas. Dueñas-Espín y Jimbo advierten también que concentrar la atención en la Covid-19 nos ha hecho perder de vista otras enfermedades que significan amenazas. Es más, alertan sobre la desatención con respecto a vacunas, métodos de planificación familiar, nutrición o enfermedades crónicas. “Solo se habla del número de contagios. Eso es muy poco preciso para la realidad de salud en el país. Sabemos que a nivel global hay incrementos importantes en mortalidad infantil y materna, por ejemplo. Queremos saber cuál es la respuesta estatal en Ecuador para contener estas muertes extra, qué sobrecarga de enfermedades y muertes indirectas hay, derivadas de Covid, los que no pueden acceder al sistema de salud por la emergencia sanitaria,” exigen.

Falta de regulación de las autoridades sanitarias. “No asumieron su rol en sancionar a la gente que está lucrando económicamente de la pandemia y el Ministerio de Salud no pudo contener uso de químicos que no está comprobado que tengan efecto ante el coronavirus, como por ejemplo cloroquina”, dicen los médicos investigadores de la PUCE.
A continuación, transcribimos el texto completo de autoría de los médicos Iván Dueñas-Espín y Ruth Jimbo:
Realidad del Ecuador ante la pandemia
Quito, a 25 de junio de 2020
Dr. Iván Dueñas-Espín, docente e investigador del Instituto de Salud Pública de la Facultad de Medicina de la PUCE, editor de Excellencis Ecuador.
Dra. Ruth Jimbo, docente, investigadora y subdecana de la Facultad de Medicina de la PUCE.
Lo primero para tener en cuenta es que no se puede analizar el impacto de la Covid-19 en Ecuador sin comprender que la salud (o la falta de esta) se encuentra estrechamente vinculada a determinantes sociales, ambientales y de respuesta de los servicios de salud y otras prestaciones del Estado (inclusión económica y social, educación, etc.).
Dichos determinantes sociales de la salud junto con la capacidad de respuesta preexistente, las prácticas de solidaridad comunitaria, el sentido de bien común, la capacidad de empatía de los ciudadanos; aunadas a directrices y normativas claras y asertivas de parte de las autoridades, son elementos esenciales que se deben garantizar para contener el impacto de la epidemia. Tal es así que países en los cuales las políticas neoliberales se han instaurado con más fuerza y en donde, consecuentemente, el rol estatal se ha reducido sustancialmente, por ejemplo, EE.UU., España e Italia, han respondido de peor manera que aquellos en los que esto no ha ocurrido.
Un indicador relativamente pobre de la letalidad de una enfermedad durante una pandemia es la tasa de fatalidad de casos (la relación entre muertes confirmadas y casos confirmados). Si bien es un parámetro poco robusto porque depende del número de pruebas diagnósticas realizadas y la población en la que se han realizado, de acuerdo a ese indicador, el Estado ecuatoriano queda en deuda con su población. En específico, de acuerdo con Our World Data, la tasa de letalidad de casos de Covid-19 es del 8,3%, lo que supera ampliamente a países como Colombia, Perú o Bolivia, cuya tasa bordea el 3% (estos tres van muy parejos en ese indicador). Es decir que, se estima que un ecuatoriano con Covid-19 tiene 2,5 veces más riesgo de morir que un par boliviano o un peruano, y 10 veces más que un par venezolano.
Además, la mortalidad provocada por la Covid-19 no debe analizarse de manera aislada. No es suficiente registrar y visibilizar las muertes por esta enfermedad; también hay que analizar las muertes provocadas por los efectos indirectos derivados de esta epidemia, porque la sobresaturación de la prestación en salud también dificulta el acceso a personas con necesidades en salud apremiantes.
En específico, la morbimortalidad materno-infantil se está incrementando a causa de la pandemia. La Escuela de Salud Pública de Johns Hopkins Bloomberg ha estimado el impacto potencial de la pandemia. Después de analizar la data de 126 países, han pronosticado que en 6 meses podrían producirse unas 253 500 muertes infantiles y 12 200 muertes maternas adicionales a las normales. En ese sentido, es necesario conocer cuál es el plan de contingencia que el Estado ecuatoriano está delineando para contener esa carga de muerte extra, especialmente considerando que también hay estimaciones de “muerte extra por la falta de provisión de prestaciones en salud sexual y reproductiva, salud cardiovascular, salud mental, etc.
¿Cuál ha sido el rol de la autoridad sanitaria ecuatoriana ante la pandemia?
Es importante reflexionar que el Ecuador, antes de la pandemia, tenía importantes problemas estructurales en el sector salud, entre los que se destacan:
- Financiamiento insuficiente, con efecto directo en la provisión de servicios de salud y en la oportunidad de acceder a los mismos.
- Fragmentación del sistema.
- Falta de comprensión del concepto salud pública y de sus determinantes
- Limitado uso de la evidencia científica para la toma de decisiones en la construcción de la política pública en salud.
Durante la pandemia, estas limitaciones han relucido. En específico, se subestimó la epidemia, a pesar de que los reportes y testimonios internacionales ya eran muy alarmantes. La estrategia comunicativa fue y sigue siendo muy deficiente; caracterizada por tener a múltiples voceros sin una apropiada coordinación, gestión del riesgo poco asertiva, directrices contradictorias en cuanto a la utilización de medidas de protección y bioseguridad, falta de regulación en la diseminación de mensajes relacionados con medicamentos, pruebas diagnósticas, dispositivos, etc. que han sido indiscriminadamente empleados por autoridades y ciudadanos, algunas veces con fines políticos y otras con afán de lucro. Eso, sin mencionar las múltiples denuncias de corrupción en entidades estatales centrales y en las de gobiernos autónomos, que ha provocado severos desabastecimientos, ralentizamiento administrativo, falta de coordinación en la compra de insumos y medicamentos, tanto para Covid-19 como para otras enfermedades.
El Estado ecuatoriano no ha protegido al personal sanitario, nuestra principal línea defensiva ante la pandemia. Este gremio ha tenido que soportar inestabilidad laboral y escasez de equipos de bio-seguridad. De acuerdo con información difundida a partir de fuentes oficiales, el porcentaje de contagiados profesionales de la salud, del total de contagiados, llegó a ser de más de un 43 %. Como un parámetro de referencia, ese porcentaje no ha superado el 20 %, 10 % y 3 % en España, Italia y Estados Unidos, respectivamente. Además, no existe el reporte diario de personal sanitario contagiado por Covid-19, información crucial para una acertada toma de decisiones.
Se ha permitido la promoción de un sinnúmero de tratamientos, consejos, e incluso intervenciones en salud, con alto potencial de peligro y poca o nula evidencia de efectividad, provocando que la población se encuentre desorientada y recurra, desesperadamente, a tratamientos por parte de charlatanes y médicos brujos.
No se ha entendido el rol del Estado en el proceso de contención de la pandemia. Los recortes al Estado y la flexibilización laboral han provocado muchos estragos en la sociedad ecuatoriana; de acuerdo con el Observatorio Macroeconómico de Quito, el 76 % de la clase media en Quito ha disminuido sus ingresos, lo que ha expuesto a la comunidad a buscar ganarse la vida en un ambiente de altísimo riesgo de contagio. España, por ejemplo, tomó la opción correcta, la de brindar importantes ayudas económicas y sociales a la ciudadanía, equivalentes a EUR 200 mil millones.
Conforme a la última información disponible por parte del Servicio Nacional de Gestión de Riesgos, el país ha cambiado, casi en su totalidad, al color amarillo del semáforo; en el caso de muchos cantones, esto ocurrió justo cuando la velocidad de contagios se aceleraba. Lo que indica la falta de uniformidad en los criterios para la toma de decisiones en el proceso de desconfinamiento.
La respuesta ecuatoriana para identificar tempranamente los casos ha sido pobre. En concreto, el Ecuador, con un PIB per capita de 11 898 dólares anuales, apenas ha realizado 134 141 pruebas diagnósticas, lo que nos ubica en el puesto 75 a escala mundial, apenas tres puestos por delante de Kenia, país con un PIB per cápita de 3 516 dólares anuales, lo que representa menos de una tercera parte del PIB ecuatoriano.
Por último, el Financial Times estima que el Ecuador tiene la segunda tasa más alta de exceso de mortalidad con respecto al promedio histórico a nivel mundial, con alrededor de 21 500 fallecimientos, lo que desmiente el mensaje emitido por las autoridades nacionales que hablan de un presunto control de la pandemia.
Comparación de la respuesta ecuatoriana ante la pandemia vs. otros países
De acuerdo con la iniciativa Worldometer, al 25 de junio, Ecuador está en el puesto 41 por número de contagios por cada millón de habitantes a escala mundial, con un total de 2 928 por cada millón de habitantes. En cuanto a mortalidad por Covid-19, Ecuador se ubica en el puesto 18 a escala mundial, con un total de 242 fallecimientos por Covid-19 por cada millón de habitantes. Esto nos coloca en el primer lugar en tasa de fallecimientos en América Latina, siendo Brasil el país que nos sigue.
De acuerdo con el European Centre for Disease Control y el Imperial College of London, que utiliza cifras oficiales y modela matemáticamente el comportamiento de la enfermedad, se estima que el crecimiento de la epidemia en el Ecuador sigue al alza. Se estima que el Rt (número promedio de infecciones secundarias causadas por una sola persona infectada por unidad de tiempo) para el Ecuador es de 1,47. Es decir que, por cada 100 personas ya enfermas, se están contagiando 147 nuevas personas por unidad de tiempo, esto es evidencia de que la epidemia aún se encuentra en una fase creciente.
El mismo grupo también ha estimado que, relajando las medidas de distanciamiento social en un 50% (por cambio de color del semáforo), en un periodo aproximado de un mes, la necesidad de camas podría llegar a las 5 000 camas extras, solo para atender pacientes con Covid-19. Es importante considerar que la dotación de camas a escala nacional es de aproximadamente 23 803 camas (14 144 camas hospitalarias disponibles en el sector público y 9 659 camas en el sector privado), de las cuales, normalmente, están ocupadas en más de un 60 %. Una presión así implicaría la necesidad de reforzar la capacidad hospitalaria en más de un 25 % y en menos de un mes.
Estrategias por seguir de cara a contener la pandemia
El proceso de desconfinamiento se ha llevado a cabo de manera poco programada y casi a ciegas. En ese sentido, ya con el desconfinamiento en curso, no hay forma de evitar los contagios masivos y probablemente en los siguientes días tendremos un aumento de casos muy importante.
- Las autoridades deben ser empáticas, se debe invertir en pruebas fiables y hacer llamados masivos a realizarse dichas pruebas de manera gratuita. La vigilancia epidemiológica individual es lo único que nos permitirá controlar que la escalada de la enfermedad colapse nuestro sistema sanitario.
- Lo siguiente a seguir es llevar a cabo un trabajo colaborativo, multidisciplinario y con el apoyo de sectores clave, como la academia. Existe masa crítica de investigadores, científicos, epidemiólogos y salubristas para generar los insumos necesarios para la toma de decisiones nacionales y locales. Eso, siempre y cuando, exista acceso libre y oportuno a datos fiables.
- Con relación a los ámbitos sociales y económicos, el desempleo es un determinante muy importante de la salud. Una mala situación de desempleo se acompaña de mayor carga de enfermedad y muerte. Por lo tanto, la creación de empleo es uno de los elementos más importantes para mejorar la salud y reducir el impacto de la enfermedad. Una de las áreas en donde la inversión pública es más eficaz para crear empleo, precisamente, es en fomentar los servicios públicos de atención en salud y educación (por ejemplo, los servicios a la infancia y a la dependencia) cuyo acceso debería ser un derecho ciudadano universal.
- Los importantes recortes de servicios y transferencias públicos destinados a las familias están provocando gran estrés en la población; sobre todo, en los sectores en situación de vulnerabilidad que, además, tienen mucha más carga de enfermedad derivada del desempleo, y que ahora van a estar aún más estresados.
- Por último, la OMS ha pronosticado una crisis de violencia doméstica, violencia de género , abuso y negligencia infantil, debido a las restricciones de movimiento, pérdida de ingresos, aislamiento, hacinamiento, estrés y ansiedad, lo cual pone a mujeres y niños en un aumento desproporcionado del riesgo de enfermedad y muerte. Urge, por tanto, estrategias estatales para brindar atención integral a la comunidad y contener la pandemia desde todos los flancos posibles. Solo actuando de manera integral venceremos a la COVID-19.





























La planificación científica con verdad y transparencia son garantia de la seguridad ciudadana, no así la improvisación y el ligerismo superficial que sumado a la descarada corrupción existente, descalabran y debilitan la realidad y esperanza de los pueblos.
Felicitaciones a los autores por la claridad, análisis y objetividad con que exponen estos temas.